26.ご存知ですか?CKD(慢性腎臓病)
保健師便り2018.06.03 4640view



これは成人の約8人に1人にあたり、新たな国民病とも言われています。
とはいえ、なんだか耳慣れないこのことば。今回はそんなCKDを知って頂くためのお話です。
CKD(chronic kidney disease:慢性腎臓病)は1つの病気の名前ではなく、腎臓の働きが徐々に低下していく様々な腎臓病の総称です。
腎臓は、1日に150~200リットルの血液をろ過して、尿を作り老廃物を排泄する大切な役割をもつ臓器です。他にもミネラルなどのバランスを調整したり、血液を作り出すホルモンを分泌したりと多くの働きをしています。
このような腎臓の働きが低下するCKDは、年齢が高くなるほど多くなるとされ、高齢化が急速に進む日本において大きな課題です。厚生労働省等も対策を進めており、この4月から、特定健康診査や労働安全衛生法に基づいて事業所で実施される健康診断に腎機能検査項目が追加されました(実施は医師の指示による)。
CKDの定義は、

とされています。(CKD診療ガイド2012より)
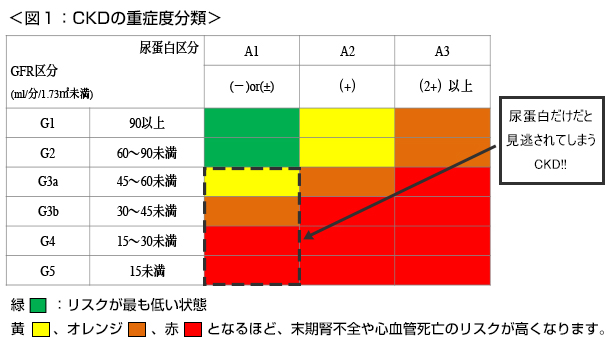
その重症度は尿蛋白と糸球体濾過量(GFR)を組み合わせた分類で評価されます(図1)。
ご自身の健康診断の結果をチェックしてみましょう!
- ● 尿蛋白※1
- ● eGFR※2
※血清クレアチニン値※3がわかればeGFRを計算できます。
計算はこちら腎機能測定ツール-一般のみなさまへ-一般社団法人 日本腎臓学会|Japanese Society of Nephrology (jsn.or.jp)
※1 尿蛋白
尿中の蛋白の有無を調べます。通常、病気のない方は陰性(-)となります。
※一般的な「尿試験紙法」は尿の濃縮状態によってバラつきがあり、必ずしも正確な結果とはならないことがあります。
※2 eGFR
血清クレアチニンの値から糸球体濾過量(GFR)を推測した値です。糸球体は腎臓の中にある毛細血管の集まりで、汚れた血液をきれいにするフィルターの役目をしています。この値は腎臓にどれくらい老廃物を尿へ排泄する能力があるかを示し、低いほど腎臓の働きが悪いということになります。
※3 血清クレアチニン
クレアチニンは腎臓を介して血中から取り除かれる老廃物です。腎機能が低下すると、血清クレアチニンは上昇します。腎機能の指標として信頼性が高いものです。尿検査だけでは図1の点線部分に該当するCKDが見逃されてしまうため、早期発見の為にはこの検査の実施が必須条件です。
CKDは、生活習慣病として知られている病態から発症することが多い他、下記のような生活習慣も発症と重症化に関与します。これらは腎臓の血管を傷つけ、血流の低下や閉塞を招いて腎機能の低下をきたすのです。他にも、ストレスや運動不足も原因となり得ます。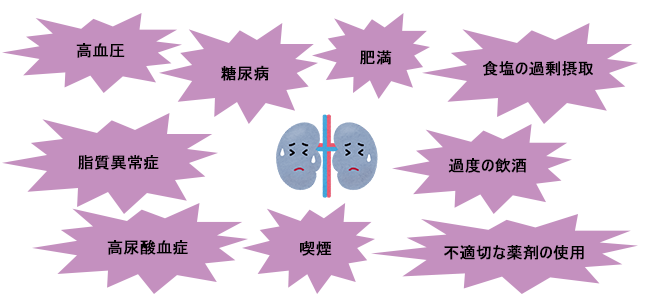
 最悪の場合は、腎臓が機能しなくなり透析療法が必要な状態となります。老廃物や余分な水分を人工的に除く血液透析は、週3回、1回4時間程度の治療が必要になり、生活が大きく束縛されます。日本の透析患者数は2014年のデータで32万人、そして毎年3万人以上もの方に新規導入されています。そのうち、生活習慣が関連して透析となった方は約60%を占めています。また、脳卒中や心筋梗塞などの心血管疾患を引き起こす強い危険因子であることもわかっており、これらを発症すると生活の質(QOL)に大きな影響を及ぼします。
最悪の場合は、腎臓が機能しなくなり透析療法が必要な状態となります。老廃物や余分な水分を人工的に除く血液透析は、週3回、1回4時間程度の治療が必要になり、生活が大きく束縛されます。日本の透析患者数は2014年のデータで32万人、そして毎年3万人以上もの方に新規導入されています。そのうち、生活習慣が関連して透析となった方は約60%を占めています。また、脳卒中や心筋梗塞などの心血管疾患を引き起こす強い危険因子であることもわかっており、これらを発症すると生活の質(QOL)に大きな影響を及ぼします。
①血圧の記録
 血圧は日内変動がありますが、特に夜間高血圧や早朝高血圧は腎臓へ大きな負担となります。家庭での血圧は診療上非常に有用な情報となりますので、上腕式タイプの血圧計で、朝と晩に2回ずつの測定が理想的です。基準値は129以下/84以下(当協会基準)です。
血圧は日内変動がありますが、特に夜間高血圧や早朝高血圧は腎臓へ大きな負担となります。家庭での血圧は診療上非常に有用な情報となりますので、上腕式タイプの血圧計で、朝と晩に2回ずつの測定が理想的です。基準値は129以下/84以下(当協会基準)です。
②減塩
CKDと診断された場合は3~6g未満/日が基本となりますが、発症予防のためにまず食塩量を意識してみましょう。素材の味を楽しみながら、しょうゆやソースはかけるのでなくつける、香辛料・薬味を使うなどが工夫としてあげられます。外食等が多い場合は、成分表示を確認してみましょう。食塩(相当)量は、Na(ナトリウム)から換算できます。

③適正体重を維持する
特に内臓脂肪型肥満(メタボリックシンドローム)はCKDのみならず、生活習慣病の発症に大きく関連します。BMI(※4)25未満を維持できるよう、食事と運動のバランスを見直しましょう。

④禁煙
 禁煙することで血圧の上昇と腎血流の低下を防ぐことができ、腎臓への負担を大きく減らすことになります。
禁煙することで血圧の上昇と腎血流の低下を防ぐことができ、腎臓への負担を大きく減らすことになります。
⑤健康診断の受診(実施)
 CKDは進行して透析療法が必要となる直前まで症状に乏しいため、自覚症状に頼ると発見が遅れてしまいます。早期発見のカギは、定期的な健康診断です。結果は必ず確認し、受診が必要と判断された場合は医療機関に相談しましょう。
CKDは進行して透析療法が必要となる直前まで症状に乏しいため、自覚症状に頼ると発見が遅れてしまいます。早期発見のカギは、定期的な健康診断です。結果は必ず確認し、受診が必要と判断された場合は医療機関に相談しましょう。
⑥生活習慣病の治療継続
 生活習慣病はCKDの発症・重症化の要因になり得ますが、十分な管理を行うことでその予防や腎障害進行の遅延が可能です。継続した治療が何より重要です。
生活習慣病はCKDの発症・重症化の要因になり得ますが、十分な管理を行うことでその予防や腎障害進行の遅延が可能です。継続した治療が何より重要です。
CKDは発症予防、早期発見、重症化予防が肝“腎”です。
生活習慣病やCKDと診断されたら、しっかりと治療を受けましょう!
【参考文献】
・生活習慣病からの新規透析導入患者の減少に向けた提言~ CKD(慢性腎臓病)の発症予防・早期発見・重症化予防~:一般社団法人 日本腎臓学会
・CKD診療ガイド2012:一般社団法人 日本腎臓学会
この記事は、神奈川県川崎市高津区にある健診機関「京浜保健衛生協会」が執筆・監修しています。人間ドック/巡回健診/女性のための健診/がん検診など、健診でお悩みの際はお気軽にご相談ください。



